MADRID, 30 Oct. (EDIZIONES) –
La literatura científica indica que la ansiedad y la depresión suelen coexistir en los casos de psoriasis, y su prevalencia es superior a la media de la población. Esto impacta notablemente en la calidad de vida de los pacientes, quienes a menudo se sienten estigmatizados por sus lesiones cutáneas.
Según el Consejo General de la Psicología de España, el 55% de los pacientes con psoriasis presentan síntomas de depresión de leve a moderada, mientras que el 57,6% manifiestan síntomas de ansiedad.
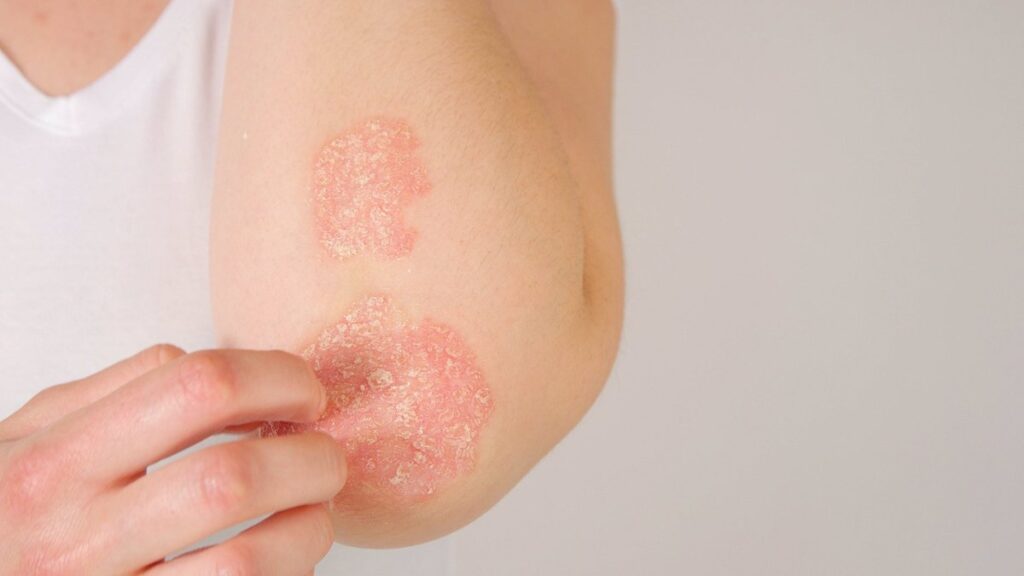
En particular, como lo delimita la Academia Española de Dermatología y Venereología (AEDV), la psoriasis es una enfermedad inflamatoria crónica del sistema inmunitario que afecta principalmente a la piel. Actualmente, se estima que un millón de españoles padece esta enfermedad. Aunque su origen sigue siendo incierto, se reconoce la influencia de factores genéticos y ambientales.
«Las células de la piel se multiplican a un ritmo anómalo en la psoriasis, acumulándose y provocando inflamaciones en la superficie. La enfermedad puede permanecer asintomática durante un prolongado periodo. Hábitos perjudiciales como el tabaco, el alcohol, y ciertos medicamentos pueden contribuir a la aparición de la enfermedad», subraya.
Además, el doctor enfatiza que en el caso de la psoriasis, las células encargadas de defender el cuerpo de infecciones atacan erróneamente a las células sanas de la piel. También destaca que investigaciones recientes sugieren que no solo la piel es afectada en esta enfermedad, sino que otros órganos como las articulaciones, el corazón, y el hígado pueden verse involucrados.
LA DEPRESIÓN ES MÁS FRECUENTE EN LA PSORIASIS
«La prevalencia de la psoriasis en España oscila entre el 2% y el 3% de la población, lo que implica que un millón de españoles vive con esta condición (de leve a grave); dentro de la psoriasis, la prevalencia de la depresión varía entre un 20% y un 40%, según diversos estudios. Este porcentaje de depresión diagnosticada es significativamente mayor que el de la población general. De hecho, la inflamación crónica asociada a la psoriasis es un factor que intensifica la depresión, resultando en un mayor número de casos entre los pacientes con psoriasis. La psoriasis afecta por igual a hombres y mujeres, aunque la depresión es más común en mujeres«, declara el Dr. Emilio Sánchez, jefe de la Unidad de Interconsulta de Psiquiatría y Psicología en el Hospital General Universitario Gregorio Marañón de Madrid.
En una entrevista con Europa Press Infosalus, comparte que suele tratar a personas con psoriasis crónica, en casos que varían de moderados a graves, que conllevan repercusiones físicas evidentes. «Normalmente, en estos estadios, la enfermedad presenta placas y lesiones, y estos pacientes sufren de prurito, ardor y dolor, con episodios que se agravan con el tiempo, lo que puede llevar a la artritis, la comorbilidad más frecuente relacionada con la psoriasis. También se asocia al síndrome metabólico, y en personas jóvenes puede afectar no solo a la piel, sino también a la aparición de artritis», explica.
LA PSORIASIS ESTIGMATIZA
Otro punto que aborda el psiquiatra es que la psoriasis que se manifiesta en placas, especialmente en la cara y el cuero cabelludo, es altamente estigmatizante: «Son pacientes que desde jóvenes tienden a aislarse, se sienten avergonzados, su autoestima disminuye, y evitan salir, utilizando prendas largas en verano para ocultar las lesiones en sus codos, donde se presenta la descamación. Este estigma condiciona un estilo de vida que lleva al aislamiento, evitando encuentros sociales. La calidad de vida de estos pacientes se ve afectada, incluso en comparación con otras enfermedades inflamatorias menos visibles.»
El Dr. Sánchez señala que la piel y el cerebro comparten un origen embrionario similar y recuerda las hipótesis que proponen cómo las enfermedades mentales pueden inducir alteraciones dermatológicas, y viceversa: «Las personas con psoriasis experimentan estrés emocional a causa de la enfermedad, y además, cualquier dermatitis o psoriasis tiende a empeorar bajo estrés emocional; el estrés actúa como un factor agravante o desencadenante de crisis de psoriasis, y cuando se encuentran en depresión, es probable que su psoriasis empeore».
En términos estadísticos, los pacientes con psoriasis obtienen puntajes más elevados en los test de severidad de la depresión, lo que implica un mayor riesgo de pensamientos suicidas en estos casos. «En la depresión asociada a la psoriasis hay un factor que se relaciona con el aspecto psicosocial de la enfermedad: el estigma, el aislamiento, los brotes, que generan períodos de inactividad que influyen en las relaciones personales y sexuales. Es decir, la psoriasis tiene un impacto psicológico y social que conlleva aislamiento y depresión», añade el Dr. Sánchez.
También menciona que en toda patología inflamatoria crónica mediada por el sistema inmunológico existe un efecto biológico común, que lleva a desarrollar anticuerpos contra partes del propio cuerpo: «Desde hace años se investiga sobre el efecto de la inflamación crónica en la depresión, considerando que esta podría ser una causa de la depresión. La psoriasis es una enfermedad inflamatoria, y las células inflamadas liberan sustancias como las interleucinas, cuyos niveles están elevados tanto en la psoriasis como en la depresión; lo que sugiere que el efecto inflamatorio de la psoriasis podría contribuir a causar o agravar la depresión en los pacientes. Así, encontramos que la depresión es más frecuente en quienes padecen psoriasis, siendo además más severa, dado que enfrentan múltiples factores de riesgo».
LA IMPORTANCIA DE CUIDAR LA INFLAMACIÓN EN LA PSORIASIS
De hecho, el psiquiatra subraya la relevancia de abordar la inflamación en la psoriasis, ya que esto no solo mejora la condición física, sino también la psicológica de los pacientes. «Al tratar la inflamación de la psoriasis, se alivian los síntomas, lo cual repercute favorablemente en el estado psicológico. Combinando esto con tratamientos biológicos inmunosupresores de nueva generación, que han logrado avances significativos, se ha logrado un alto porcentaje de control total de los síntomas», agrega.
Mejorar estas condiciones repercute en el bienestar psicológico y social del paciente, convirtiéndose en una herramienta fundamental en el tratamiento, indica el Dr. Sánchez. Específicamente, menciona que la mayoría de los tratamientos inmunosupresores son inmunoglobulinas.
Existen estudios sobre pacientes con psoriasis que, al recibir tratamientos biológicos, mejoran tanto su condición cutánea como su estado de ánimo sin necesidad de antidepresivos. Sin embargo, destaca que estos tratamientos son costosos, aunque están financiados y en principio están disponibles solo para aquellos casos de psoriasis moderada a grave (asociados a complicaciones como síndrome metabólico, problemas cardiovasculares, infartos, artritis, entre otros).
No obstante, el experto enfatiza que cada vez más se considera el componente psicosocial de la enfermedad al brindar tratamientos biológicos a estos pacientes. «Es crucial que aquellos con psoriasis y trastornos del ánimo, estrés o ansiedad tengan acceso a estos tratamientos, ya que los resultados son extraordinarios», recalca.
EL TRATAMIENTO DE LA DEPRESIÓN EN LA PSORIASIS
Así, el jefe de la Unidad de Interconsulta de Psiquiatría y Psicología del Hospital General Universitario Gregorio Marañón de Madrid revela que en casos de psoriasis con implicaciones psicológicas, se implementa un tratamiento psicológico, especialmente terapias de grupo para la gestión de la autoayuda y la enfermedad.
«En el CEIMI del Hospital Gregorio Marañón, los pacientes que comparten una patología crónica mediada por inflamación, como la psoriasis, se reúnen con un grupo de psicólogos para recibir sesiones terapéuticas que les enseñan a enfrentar ciertos aspectos de su enfermedad crónica a lo largo de varias sesiones; los pacientes valoran positivamente estas reuniones», señala el Dr. Sánchez.
Desde el Consejo General de la Psicología de España, subrayan que un estudio publicado en la revista ‘Journal of Cognitive Behavioural Psychotherapy and Research’ demuestra que las intervenciones psicológicas pueden mejorar la calidad de vida de las personas con psoriasis, así como reducir el estigma internalizado y los síntomas de ansiedad y depresión en ellos.
«Las intervenciones de terapia cognitivo-conductual (TCC), junto con técnicas de mindfulness y aceptación, ayudan a mejorar los problemas de imagen corporal que experimentan los pacientes con psoriasis, favoreciendo interacciones interpersonales y permitiendo una vida satisfactoria», señala el estudio. Al mismo tiempo, se enfatiza la necesidad de realizar evaluaciones psicológicas a pacientes con psoriasis, resaltando la importancia de las intervenciones psicológicas.
EL TRATAMIENTO DE ANTIDEPRESIVOS SÓLO PARA CASOS GRAVES
Finalmente, el Dr. Sánchez sostiene que en pacientes con psoriasis moderada a grave, además del apoyo o terapia psicológica mencionada, si se opta por tratamiento biológico con resultados positivos, el uso de antidepresivos se reserva únicamente para aquellos en los que las anteriores alternativas no son suficientes.
Este psiquiatra del Gregorio Marañón recalca la importancia de que los tratamientos biológicos sean accesibles para los pacientes moderados a graves, dado su alto costo, y subraya la necesidad de no esperar demasiado tiempo para acceder a dichos tratamientos, enfatizando la importancia del diagnóstico precoz.
A su juicio, es esencial que los pacientes reciban atención de especialistas de múltiples áreas, siguiendo un enfoque multidisciplinario, dado que la psoriasis es una enfermedad sistémica que impacta en diversas esferas de la salud del paciente (reumatólogo, dermatólogo, internista, farmacia para asesorar sobre medicamentos, salud mental, especialmente en términos de apoyo psicológico, medicina preventiva).